Linea Medica
L’Ibuprofene cura la MDD?
Farmaci comuni come i FANS possono aiutare a curare la Malattia da Decompressione? Ecco cosa devi sapere.
Quando i subacquei si ammalano di MDD in località remote, la prima cosa che hanno imparato a fare è somministrare ossigeno e cercare la camera iperbarica più vicina. Tutto questo è corretto, ma non è sempre la sola cosa da fare. Anche se la ricompressione e l’ossigeno iperbarico rimangono lo standard di cura per i casi moderati e gravi di Malattia da Decompressione (MDD), sempre più prove mostrano che degli interventi farmacologici possono essere una buona alternativa alla ricompressione per casi lievi di MDD in località isolate. Dato che il trattamento definitivo per la MDD è la ricompressione, da decenni esistono cure aggiuntive (o supplementari) sotto forma di protocolli di ossigenazione e idratazione. E’ invece meno conosciuto il ruolo potenziale dei farmaci come trattamento primario per la MDD in zone remote, oppure come integratore per ridurre la gravità dei sintomi durante l’evacuazione o minimizzare il numero di trattamenti di ricompressione necessari. Questi farmaci presentano un’ampia gamma di profili di rischio e potenziali applicazioni, ma soffrono la mancanza di ricerche specifiche e quindi di riconoscimento. Due le ragioni: le loro applicazioni sono limitate, e spesso i risultati rimangono invariati, perché i trattamenti aggiuntivi si concentrano sulla riduzione dei sintomi o sull’accelerazione del recupero, non sul miglioramento dell’effetto complessivo del trattamento.
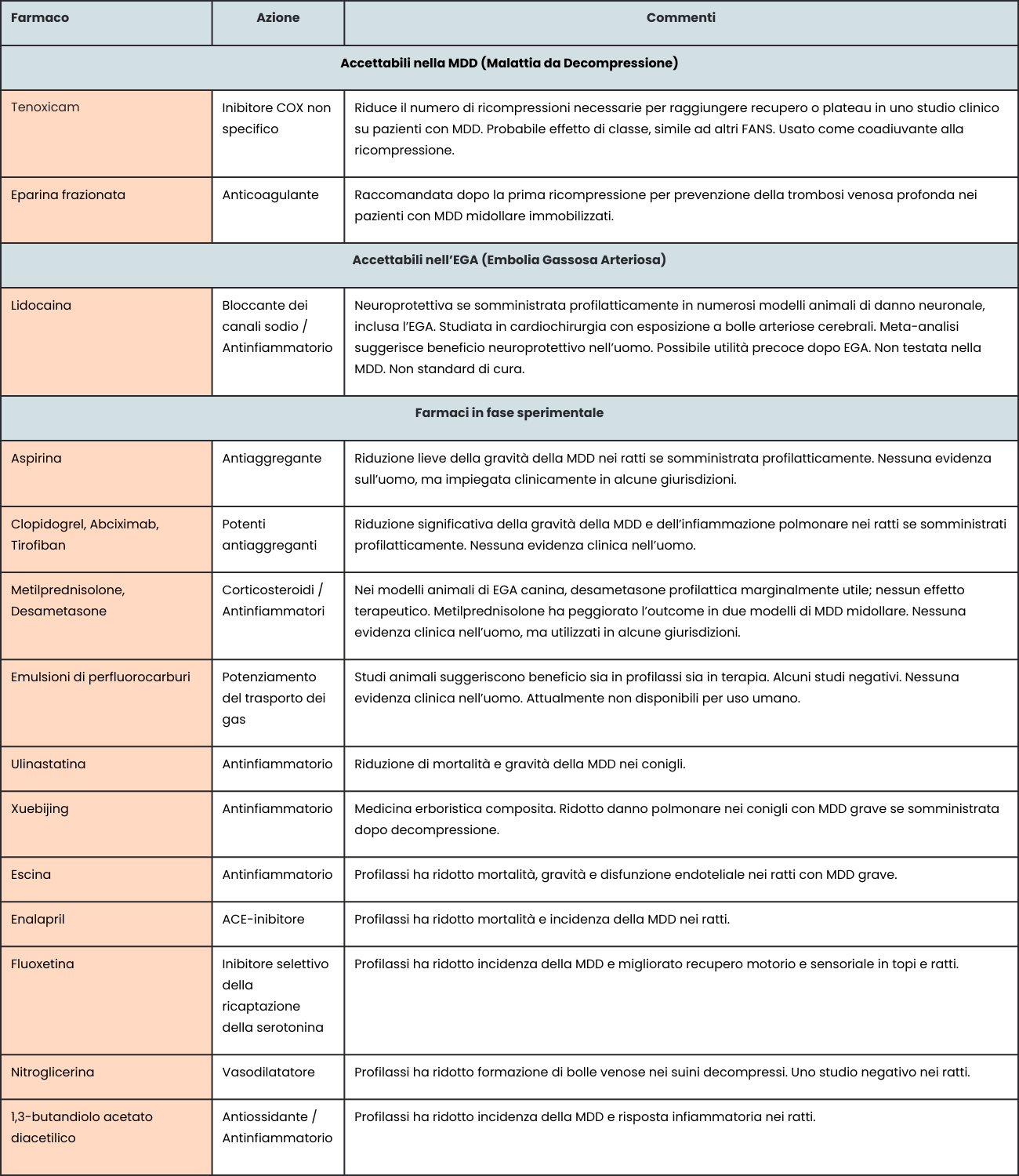 Elenco dei trattamenti aggiuntivi attualmente consigliati e di quelli ancora considerati sperimentali. Fonte: Decompression Illness: A comprehensive review, di S.J. Mitchell, 2024. PMID: 38537300 (disponibile solo in inglese, traduzione a cura della redazione Alert Diver)
Elenco dei trattamenti aggiuntivi attualmente consigliati e di quelli ancora considerati sperimentali. Fonte: Decompression Illness: A comprehensive review, di S.J. Mitchell, 2024. PMID: 38537300 (disponibile solo in inglese, traduzione a cura della redazione Alert Diver)
Negli ultimi dieci anni c’è stato un rinnovato interesse per i trattamenti farmacologici sia primari che aggiuntivi in caso di MDD. Il merito è di un articolo molto interessante sull’uso di un farmaco antinfiammatorio non steroideo (FANS), il Tenoxicam, studiato per la prima volta nel 2003 da Bennett, Mitchell e Dominguez. Ecco cosa sappiamo sull’uso dei FANS come trattamento della MDD e su altri trattamenti aggiuntivi che sembrano promettenti.
Analisi dei dati
I trattamenti aggiuntivi per la MDD sono stati studiati storicamente come supplementi all’ossigeno durante un’evacuazione lunga o usati durante la terapia di ricompressione per accelerare il recupero. Molti di questi trattamenti erano teoricamente validi ma mancavano di dati, il che ha portato ad applicazioni molto diverse tra le strutture iperbariche. Dopo uno studio del 2003 sul Tenoxicam, l’interesse è relativamente cresciuto. Questo era, e rimane tuttora, l’unico studio randomizzato in doppio cieco su un farmaco per il trattamento della MDD. I suoi controlli meticolosi e l’ampia dimensione del campione lo hanno reso una base particolarmente solida su cui costruire. La forza dello studio è anche uno dei motivi per cui i FANS per via orale sono l’unico trattamento aggiuntivo riconosciuto ed usato dai soccorritori che assistono un subacqueo in difficoltà.

Neal Pollock mentre esegue un’ecografia transtoracica (TTE) dopo l’immersione a un subacqueo scientifico. Si controlla la presenza di bolle in tutte e quattro le camere del cuore, sia a riposo che dopo aver movimentato gli arti in modo specifico.
Il tenoxicam è un FANS che dura più a lungo rispetto ad altri farmaci da banco, ma sostanzialmente funziona come l’ibuprofene e il naprossene. Questo farmaco è considerato abbastanza sicuro. E’ stato studiato inizialmente come supporto alla terapia di ricompressione, con l’idea che potesse ridurre il numero o la durata delle sedute in camera iperbarica necessarie al subacqueo colpito da MDD. Lo studio non ha mostrato alcuna differenza nel risultato finale: sia i subacquei che hanno assunto il farmaco, sia quelli che non l’hanno assunto, hanno ottenuto la risoluzione dei sintomi. Tuttavia l’uso del Tenoxicam era associato ad un miglioramento significativo nel numero di trattamenti di ricompressione necessari per alleviare i sintomi.
Il dottor Simon Mitchell, medico iperbarico e grande esperto nel campo, ha collaborato alla stesura dell’articolo sull’uso del Tenoxicam e negli ultimi vent’anni ha studiato diversi trattamenti aggiuntivi per la MDD. “Probabilmente il miglioramento ottenuto con il Tenoxicam è un effetto di classe”, dice Mitchell, aggiungendo che il farmaco è stato scelto per la sua emivita lunga, ma che anche altri FANS potrebbero avere un effetto simile.
Applicazioni pratiche
Tutto questo non vuol dire che puoi mettere in valigia una confezione di aspirina invece di realizzare un piano di emergenza per la tua prossima spedizione in località remote, ma è comunque uno strumento utile per chi si trova in zone sperdute. Questi farmaci devono ancora essere testati su più persone per dimostrare la loro efficacia e arrivare a un accordo sui protocolli, ma la ricerca ci dà la possibilità di capire meglio i meccanismi ancora teorici delle lesioni nella MDD.
Mitchell dice che “i casi di MDD lievi in luoghi dove è difficile arrivare a una camera iperbarica possono essere curati con misure di primo soccorso e la forte speranza che ci si riprenda completamente, anche se magari ci vuole più tempo”. È importante notare che questo consiglio si basa sul fatto che la lesione rientri nella classificazione di MDD lieve e che se una camera iperbarica è facilmente accessibile, dovrebbe comunque essere usata. È anche importante chiarire che i casi di MDD lieve in genere si risolvono senza alcun trattamento, il che rende questa proposta particolarmente a basso rischio e in grado di migliorare significativamente il recupero di un subacqueo. Confermare che un caso di MDD lieve soddisfi i criteri per questo protocollo di trattamento può comportare un’analisi diagnostica paradossalmente più lunga, e i subacquei dovrebbero stare attenti sia al tempo che l’analisi può richiedere, sia alla possibilità di sintomi mancanti o ancora in evoluzione che potrebbero indicare un caso più grave di MDD o embolia gassosa arteriosa (EGA) – entrambi i quali richiedono un’evacuazione immediata indipendentemente dalla difficoltà logistica.
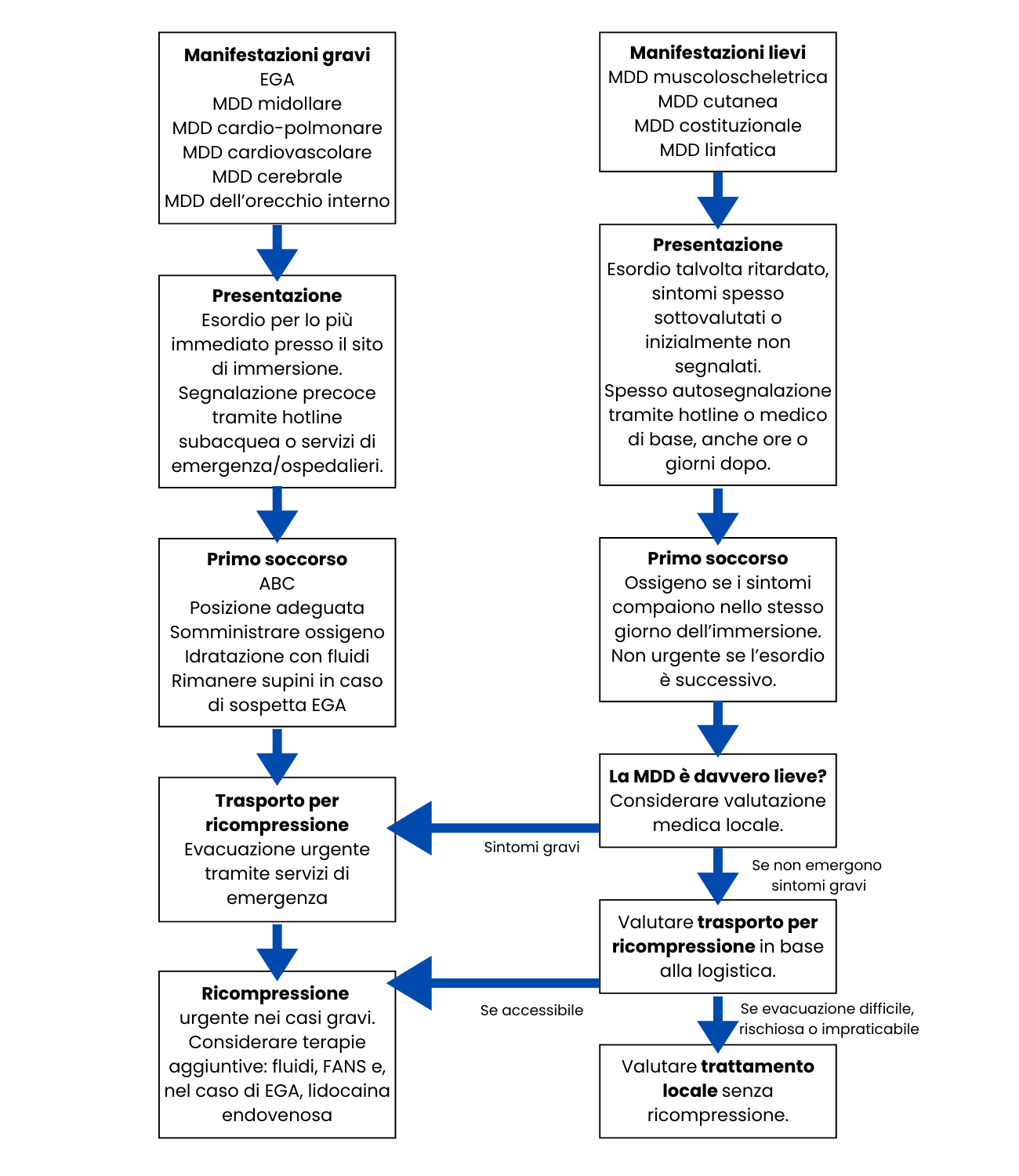 Percorso clinico illustrativo per subacquei con EGA o MDD di gravità grave o lieve. I casi lievi di MDD possono, stranamente, richiedere decisioni più complesse per decidere se l’evacuazione è giustificata. Fonte: Decompression Illness: A comprehensive review, di S.J. Mitchell, 2024. PMID: 38537300 (disponibile solo in inglese)
Percorso clinico illustrativo per subacquei con EGA o MDD di gravità grave o lieve. I casi lievi di MDD possono, stranamente, richiedere decisioni più complesse per decidere se l’evacuazione è giustificata. Fonte: Decompression Illness: A comprehensive review, di S.J. Mitchell, 2024. PMID: 38537300 (disponibile solo in inglese)
Altre ricerche scientifiche sui trattamenti aggiuntivi per la MDD sono ancora in corso (trovi più informazioni negli approfondimenti). L’eparina, un anticoagulante spesso utilizzato per i disturbi cardiovascolari, ha mostrato risultati promettenti. Altri trattamenti sono ancora troppo sperimentali per poter essere raccomandati, almeno per ora. È improbabile che venga mai scoperto un farmaco universale per la MDD. Tuttavia, questa ricerca ha già cambiato il modo in cui i subacquei in luoghi remoti possono essere curati e il suo proseguimento potrebbe essere la chiave per comprendere meglio i meccanismi della MDD.
Importante: in caso di emergenza subacquea, o anche solo se pensi che qualcosa non vada, fatti controllare da specialisti in medicina subacquea. Fare diagnosi o curarsi in autonomia può ritardare le cure necessarie e peggiorare le cose. Chiama la centrale di emergenza DAN per una valutazione immediata ed una consulenza specialistica.
La centrale è accessibile a tutti i sub. Gli iscritti DAN ricevono un supporto medico extra, consulenze specialistiche e un’assicurazione per incidenti subacquei che copre le spese mediche necessarie.
La tua sicurezza resta una priorità: non correre rischi!
Lavori citati:
- Mitchell, Simon J (2024) Decompression Illness: A comprehensive review. PMID: 38537300
- Doolette, D; Murphy, G (2023) Within-diver variability in venous gas emboli (VGE) following repeated dives.
- Bennett M, Mitchell S, Dominguez A. Adjunctive treatment of decompression illness with a non-steroidal anti-inflammatory drug (Tenoxicam) reduces compression requirement.
Sull’autore
Reilly Fogarty è un istruttore di rebreather con sede nel New England e capitano con licenza USCG (Guardia Costiera degli Stati Uniti). Il suo background professionale include medicina chirurgica d’urgenza in luoghi remoti, ricerca di medicina iperbarica sulla mitigazione del rischio di immersione su larga scala e progettazione e gestione di programmi di primo soccorso. Ha inoltre lavorato su sperimentazioni umane in fisiologia dell’esposizione estrema per il Duke Center for Hyperbaric Medicine and Environmental Physiology e come responsabile del Team di Mitigazione del Rischio per Divers Alert Network.
Traduttore: Cristian Pellegrini

