Alles Wat Tintelt Is Nog Geen Deco
Duikers wordt geleerd om na het duiken aandacht te schenken aan alle abnormale tekenen en symptomen. Ze worden geïnstrueerd om ze als mogelijke decompressieongeval (DCO) te beschouwen totdat anders bewezen is. Maar deze houding geeft niet alleen een zekere hoeveelheid extra spanning, maar kan ook leiden tot een ongezond niveau van aandacht en zorgen over volledig goedaardige condities die tijdens of na duikactiviteiten kunnen ontstaan.
Lichte hoofdpijn, lichte, voorbijgaande gewrichtspijn, huidirritaties en zelfs milde tintelingen of gevoelloosheid kunnen abusievelijk aan DCO worden toegeschreven, resulterend in onnodige medische evacuaties, ziekenhuisopnames, recompressiebehandelingen en zelfs het verlies van duikfitness of vervolgens vrees om te gaan duiken. Aan de andere kant willen we duikers niet ontmoedigen om hulp te vragen, noch moeten ze potentieel ernstige uitingen van DCO ontkennen of negeren. Er bestaat daarom een noodzaak om duikers te helpen beter onderscheid te maken tussen goedaardige en ernstige condities.
Als eerste kan het risico beperkt worden: Beperk de kans op krijgen van decompressieziekte door het maken van 5-S (d.w.z., Shorter [korter], Shallower [ondieper], Sensible [verstandig] met Safety Stops [veiligheidsstops]) duiken waardoor de zorgen dat licht symptomen belgerelateerd kunnen zijn, verminderd worden. Het elimineert het risico echter niet en we willen duikers waarschuwen niet te vallen voor de onzin van “Ik-heb- binnen-de-tabellen-gedoken-dus-kan-ik-geen-deco-hebben”. Maar liefst 50% van de DCO gevallen in de DAN DCO database had binnen de tabel- of computerlimieten gedoken. Maar conservatief duiken reduceert de kans op het krijgen van ernstig DCO, zelfs als er symptomen zouden optreden.
Nog een manier om onnodige overdiagnose van DCO uit te sluiten is bepaalde veel voorkomende patronen van symptomen te herkennen, symptomen waarvan bekend is dat ze het gevolg kunnen zijn van oorzaken anders dan DCO, zelfs als ze te maken hebben met duikactiviteiten. In het vorige nummer van Alert Diver bijvoorbeeld hebben we de verschillende oorzaken van duikgerelateerde hoofdpijn besproken. In dit artikel gaan we daarom in op parasthesie (d.i. Grieks voor “ gedeeltelijke opwinding” of “gevoel”) – wat een abnormale huidsensatie is, meestal beschreven als brandend, prikkend of tintelend..
Paresthesie en neuropraxie
Paresthesie of tintelen is het gevolg van een gedeeltelijke onderbreking van de geleiding van de gevoelszenuw tussen de huid en de sensorische cortex (d.i. het deel van de hersenen verantwoordelijk voor het ons bewust maken van huidsensaties. Anesthesie is het gevolg van een volledige onderbreking van impulsen. In de meeste gevallen is paresthesie een zeer tijdelijke en goedaardige kwaal. Het is vaak het gevolg van directe druk op een perifere cutane zenuw (d.w.z. huidzenuw) als gevolg van een langere uitoefening van druk op de huid boven de zenuw. Een voorbeeld ervan is de gevoelloosheid die volgt op het zitten in een starre positie gedurende een zekere tijd.
Deze milde plet- of strekverwondingen van de zenuwen worden neuropraxies genoemd. Dit betekent dat de structuur van de zenuw behouden is gebleven maar dat hij even gestopt is met het doorgeven van impulsen. In de meeste gevallen verdwijnen de symptomen vrijwel direct nadat de druk op die plek is opgeheven. Maar na lange periodes van druk kan het een paar dagen en in zeldzame gevallen zelfs weken duren voor het gevoel in de huid terug is en het tintelen over gaat. Dit kan gebeuren als er strakke of zware uitrusting gedragen wordt, zoals een strak natpak, loodgordel of zware trimjacket-fles configuratie gedurende een langere periode.
Omdat iedere onderbreking in de zenuwgeleiding tussen de huid en de hersenen in potentie deze problemen kan veroorzaken, is het belangrijk de onderliggende oorzaak vast te stellen. Korte termijn neuropraxie door een strak passend natpak is veel minder belangrijk dat arteriële gasembolie of decompressieziekte. Maar beide kunnen gevoelloosheid en tintelingen veroorzaken. Gelukkig is vrij gemakkelijk om, met een klein beetje achtergrond kennis, ze te onderscheiden. Dit is een van de doelen van dit artikel – weten wanneer tintelen ernstig is en wanneer dat niet zo is.
De hersenen, ruggenmerg en zenuwen
Zowel paresthesie als anesthesie kunnen het gevolg zijn van schade aan hersenen, ruggenmerg of zenuwen. Ieder van deze verwondingen heeft echter een specifieke distributie en het is daarom vrij gemakkelijk om dit onderscheid te maken.
De hersenen
De hersenen hebben verschillende functiegebieden. De oppervlaktelaag van de hersenen (ook wel de grijze materie genaamd) is waar we het bewuste denken uitvoeren; waar bewuste bewegingen ontstaan (de motorische functie genaamd); en waar de verschillende fysieke sensaties en de signalen van onze vijf speciale zintuigen ons bewustzijn bereiken (de sensorische functie genaamd). De afbeelding hieronder laat zien hoe de hersenen verdeeld zijn in het coronale (frontale) vlak (A); gevolgd door een coronale sectie van de hersenen (B); een volgende illustratie laat zien waar de sensaties van de verschillende lichaamsdelen worden opgenomen op het oppervlak van de hersenen (C).
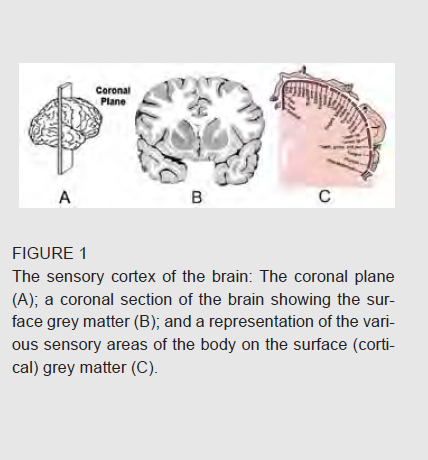
Wat duidelijk zou moeten zijn uit deze illustratie is dat een kleine verwonding aan de cortex zal resulteren in een groot gebied van huidgevoelloosheid of tintelingen. Op dezelfde manier treft cortex paresthesie – zoals dit genoemd wordt – meestal een hele arm of een heel been. Het is echter zelden dat beide armen of beide benen tegelijkertijd getroffen worden. De typische schade betreft de linker- of rechterzijde van het lichaam (d.w.z. hemi-paresthesie of hemi-anesthesie) en het gaat gewoonlijk met zwakte of verlammingen van het getroffen gebied gepaard (d.w.z. hemiparesis). Daarom zijn grote gebieden van gevoelloosheid – vooral als een hele arm of heel been is getroffen en als het gepaard gaat met zwakte of verlamming – zeer verdacht dat de hersenen erbij betrokken zijn en ze vereisen dringend medische aandacht.

Ruggengraat:
Net zoals de hersenen heeft ook de ruggengraat gebieden die verantwoordelijk zijn voor het doorgeven van impulsen voor beweging en gevoel. Er is ook een groot aantal verbindende vezels (axons) die tussen de hersenen en de doelorganen of –weefsels lopen. De ruggengraat ziet er bij het ongeboren embryo uit als een stapel cilindrische schijven (figuur 2). Iedere schijf heeft een deelzenuwvoorziening en onderhoudt deze verbinding terwijl de embryo groeit en van vorm verandert.
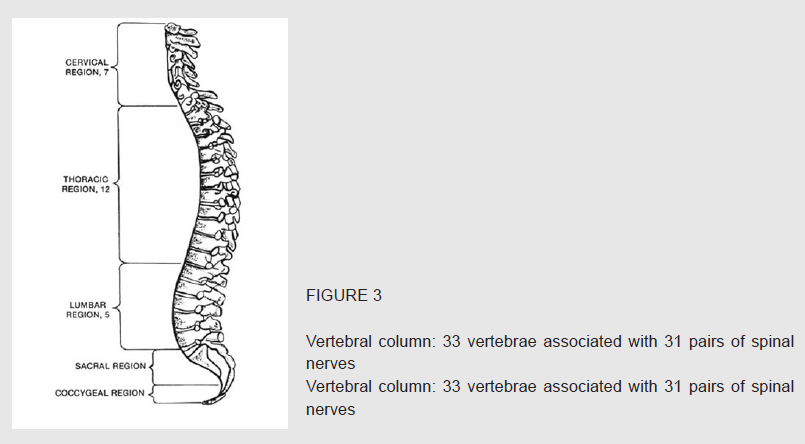 Als het gezicht en de ledematen gevormd worden rekken de schijven naar beneden en naar buiten toe uit. De volgorde van de dermatomen blijft echter onveranderd, hoewel ze er niet meer als een stapel muntstukken uitzien. Bij de volledig gevormde foetus zijn er 33 verdelingen in de ruggengraat. Ieder daarvan heeft een bijbehorende wervel of bot – 7 in de nek (cervicale vertebrae); 12 in de ribbenboog of thorax (thoraxale vertebrae); 5 onder in de rug (lumbale vertebrae); 5 in het sacrum (sacrale vertebrae) en 4 in het staartbeen (coccyx). Zonder verder in te gaan op de volgnummers van de daaraan gepaarde zenuwen, die iets anders zijn dan die van de wervels, is het algemene beeld duidelijk en wordt geïllustreerd in fig. 4. Merk op hoe iedere schijf van de embryo nu een dermatoom is geworden.
Als het gezicht en de ledematen gevormd worden rekken de schijven naar beneden en naar buiten toe uit. De volgorde van de dermatomen blijft echter onveranderd, hoewel ze er niet meer als een stapel muntstukken uitzien. Bij de volledig gevormde foetus zijn er 33 verdelingen in de ruggengraat. Ieder daarvan heeft een bijbehorende wervel of bot – 7 in de nek (cervicale vertebrae); 12 in de ribbenboog of thorax (thoraxale vertebrae); 5 onder in de rug (lumbale vertebrae); 5 in het sacrum (sacrale vertebrae) en 4 in het staartbeen (coccyx). Zonder verder in te gaan op de volgnummers van de daaraan gepaarde zenuwen, die iets anders zijn dan die van de wervels, is het algemene beeld duidelijk en wordt geïllustreerd in fig. 4. Merk op hoe iedere schijf van de embryo nu een dermatoom is geworden.
 De reden voor het geven van deze achtergrondinformatie is dat verwondingen aan de ruggengraat of de wortels van de spinale zenuwen van invloed zijn op de motorische functie en / of de sensorische functie binnen de verschillende dermatomen. Het verschil is dat een verwonding aan de ruggengraat ook tot op zekere hoogte invloed heeft op de daaropvolgende dermatomen als de zenuwvezels tijdens hun weg van hoofd tot staart onderbroken worden. Een verwonding van de rugzenuwwortel is alleeen van invloed op dat specifieke dermatoom. Paresthesie of zwakte in de distributie van een dermatoom wijst op een vermoedelijke betrokkenheid van de ruggengraat of rugzenuwwortel. Hoewel dit het gevolg kan zijn van andere oorzaken, zoals een ingezakte tussenwervelschijf (d.w.z. het kussentje van kraakbeen tussen de wervels), moeten deze manifestaties met spoed medisch onderzocht worden. Als dit gepaard gaat met zwakte, verlamming of verlies van controle over blaas of darmen is het een medisch noodgeval.
De reden voor het geven van deze achtergrondinformatie is dat verwondingen aan de ruggengraat of de wortels van de spinale zenuwen van invloed zijn op de motorische functie en / of de sensorische functie binnen de verschillende dermatomen. Het verschil is dat een verwonding aan de ruggengraat ook tot op zekere hoogte invloed heeft op de daaropvolgende dermatomen als de zenuwvezels tijdens hun weg van hoofd tot staart onderbroken worden. Een verwonding van de rugzenuwwortel is alleeen van invloed op dat specifieke dermatoom. Paresthesie of zwakte in de distributie van een dermatoom wijst op een vermoedelijke betrokkenheid van de ruggengraat of rugzenuwwortel. Hoewel dit het gevolg kan zijn van andere oorzaken, zoals een ingezakte tussenwervelschijf (d.w.z. het kussentje van kraakbeen tussen de wervels), moeten deze manifestaties met spoed medisch onderzocht worden. Als dit gepaard gaat met zwakte, verlamming of verlies van controle over blaas of darmen is het een medisch noodgeval.

Perifere zenuwen
Perifere zenuwen zijn het verlengde van de vezels (d.w.z. axons) in het ruggenmerg. Ze vormen de ononderbroken elektrische schakel tussen de hersenen en de doelorganen of –weefsels die ze bedienen. Het eerste deel van deze zenuwen, als ze het ruggenmerg verlaten, wordt de spinale wortel genoemd. In de delen van het ruggenmerg die de arm en het been bedienen, mengen de spinale wortels zich en smelten samen om een netwerk van zenuwen te vormen die de brachiale (d.w.z. arm), lumbale en sacrale plexus (d.w.z. een netwerk of web) worden genoemd. Zie fig. 6. De netwerken verdelen zich uiteindelijk weer in een aantal gemengde perifere zenuwen die de huid van de bovenste en onderste ledematen bedienen.

Dit is een van de hoofdredenen waarom er een belangrijk verschil is in de manier waarop schade aan het ruggenmerg of de spinale wortel zich aandient in vergelijking met verwondingen van de plexus en perifere zenuwen en waarom deze achtergrondinformatie belangrijk is: Het maakt het mogelijk voor ons om het nodige onderscheid te maken. Anders dan de schade aan ruggengraat, die het “opgestapelde” dermatomale patroon van gevoelsverlies volgt, zijn verwondingen van de brachiale plexus of perifere zenuwen onregelmatig van aard. Fig. 7 laat de belangrijke gebieden van de huid zien die door deze perifere zenuwen worden bediend.

Als de gevoelloosheid of tintelingen beperkt blijven tot een schijnbaar willekeurig deel van de huid en niet het hele ledemaat treffen (d.w.z. niet corticaal / regionaal) of een begrensd segment (d.w.z. niet spinaal / dermatomaal) dan is het waarschijnlijk het gevolg van een perifere zenuw of zenuw plexus verwonding. Belangrijk, gezien vanuit het gezichtspunt van behandeling, moet iedere verwonding of ziekte met als gevolg krachtsverlies, zwakte of functieverlies altijd als medisch noodgeval beschouwd worden. Op dezelfde manier heeft iedere anesthesie in een gebied dat meer dan een minuut of twee duurt (bv. vanwege directe mechanische druk op een zenuw door positie of druk uitgeoefend door duikuitrusting, enz.) directe medische aandacht nodig. Het is alleen op het gebied van partiële sensorische veranderingen – of parasthesie – waar we duikers zouden willen helpen in het onderscheiden van triviale en ernstige verwondingen.

Fig 8 a. Laat het contrast zien tussen spinale – dermatomale en perifere zenuwdistributie in de huid. Dit zorgt voor een eenvoudigere distinctie tussen de gebieden van de huid die getroffen kunnen worden door verwondingen van het ruggenmerg of de perifere zenuwen. Fig 8 b. Veel voorkomende duikgerelateerde verwondingen Nu het onderscheid is gemaakt tussen dermatomale en perifere zenuwgerelateerde parasthesie laten we vijf veel voorkomende duikgerelateerde kwalen zien die vaak aan DCO worden toegeschreven, maar die vrijwel altijd te maken hebben met drukverwondingen van een perifere zenuw:

Druk op het bovenste deel van de brachiale plexus zich openbarend door gevoelloosheid van het onderste deel van de voorarm, waaronder de hand. Dit komt veel voor bij slanke mensen met een zwaar vest.

Een strak zittend natpak of leunen op een elleboog kan druk uitoefenen op de ulnaire (ulna – ellepijp) zenuw in het gebied van de cubitale tunnel (d.i. het telefoonbotje) waardoor er gevoelloosheid van het onderste deel van de handpalm wordt veroorzaakt. Merk dat anders dan bij de brachiale plexus verwonding de onderarm er niet bij betrokken is en dat het beperkt blijft tot de hand.

Mediale zenuwcompressie kan ontstaan door een strak zittend manchet van een natpak, handschoenen of het vastgrijpen van de boot dolboorden tijdens het vertrek.

Druk op de heupzenuw door het zitten op een hard oppervlak kan gevoelloosheid veroorzaken in een groot deel van de achterkant van het been. Bootvaarten zijn berucht.

Obesitas en druk van de loodgordel kan een probleem veroorzaken van de laterale, femorale huidzenuw resulterend in parasthesie van de bovenbuitenkant van de dij.
Samenvatting
Het doel van dit artikel is slechts de tintelingen eruit te halen die geen deco zijn. Iedere verwonding of ziekte die verlies van kracht, zwakte of functieverlies, waaronder darm- of blaasfunctie, wordt altijd als een medisch noodgeval beschouwd. Iedere anesthesie in een gebied die meer dan een minuut of twee duurt (bv. vanwege een directe mechanische druk op een zenuw door duikmateriaal, enz.) heeft directe medische aandacht nodig. Paresthesie of tintelingen is het gevolg van een gedeeltelijke onderbreking van sensorische zenuwgeleiding tussen de huid en de sensorische cortex. Zowel paresthesie als anesthesie kunnen het gevolg zijn van schade aan de hersenen, ruggenmerg of zenuwen.
Een groot gebied van gevoelloosheid – vooral als een hele arm of been getroffen is en er zwakte of verlammingen mee gepaard gaan – geeft een ernstige verdenking op hersenletsel en betekent een medisch noodgeval. Paresthesie of zwakte in de distributie van een dermatoom wijst op een waarschijnlijke betrokkenheid van het ruggenmerg of de rugzenuwwortel. Hoewel dit het gevolg kan zijn van andere oorzaken, zoals een ineengezakte tussenwervelschijf (d.i. het kussentje van kraakbeen tussen de wervels), moeten deze verschijnselen met spoed onderzocht worden. Als de gevoelloosheid of tintelingen beperkt blijven tot een schijnbaar willekeurige plek op de huid en er is geen hele ledemaat of een begrensd segment bij betrokken dan is dat waarschijnlijk het gevolg van een perifere zenuw of zenuw plexus verwonding. De meest veelvoorkomende daarvan zijn druk of kleine verwondingen van: (1) lagere brachiale plexus; (2) ulnaire zenuw; (3) mediaan zenuw; (4)heupzenuw; en (5) laterale, femorale huidzenuw.
Niet vergeten – bij twijfel – neem contact op met Divers Alert Network voor hulp en advies.

